Ten wpis to transkrypcja 64 odcinka podcastu Fizjokultura, który możesz przesłuchać tutaj:
Czasem jest tak, że bolą plecy – czy to odcinek piersiowy czy, lędźwiowy, ale nie zawsze przyczyną jest sam kręgosłup. W tym odcinku opowiem trochę o półpaścu, który jest ciekawą jednostką chorobową, którą dość łatwo zidentyfikować, ale nie zawsze się to udaje.
Czym jest półpasiec? Jak często występuje?
Półpasiec to infekcja wirusem VZV – varicella-zoster virus. Ten sam wirus powoduje ospę wietrzną. Po przejściu ospy w dzieciństwie (najczęściej) wirus zostaje uśpiony w zwoju rdzeniowym korzenia tylnego.
Do rozwinięcia półpaśca najcześciej dochodzi w wyniku osłabienia odporności, do którego może dojść w wyniku dużego stresu, zażywania leków immunosupresyjnych, choroby ostrej lub przewlekłej, ekspozycji na wirusa.
Wtedy wirus może się obudzić i powodować wystąpienie półpaśca. Najczęściej wystąpi on w późniejszym wieku – u młodych dorosłych mówimy o 1.2-3.4 przypadkach na 1000, a u osób powyżej 65 roku życia to już 3,9 do 11.8 na 1000.
Półpasiec najczęściej – ponad 50% przypadków występuje w odcinku piersiowym – stąd jego nazwa – pół pasa, bo najczęściej atakuje tylko jedną stronę naszego ciała, głównie dając objawy w obrębie pojedynczego dermatomu. Oprócz tego możemy spotkać gorączkę, słabe samopoczucie i to co bardziej charakterystyczne – bardzo intensywny, piekący ból w obrębie zaatakowanego dermatomu. Najbardziej charakterystyczne są zmiany skróne, które temu towarzyszą – możesz wpisać sobie półpasiec w wyszukiwarkę internetową i zobaczyć jak mogą wyglądać tego typu zmiany.
Nie zawsze jest tak, że układają się w ładny ciąg zmian skórnych wzdłuż żeber, zdarza się, że są dużo mniej ciągłe, bardziej rozlane.
Gdzie możemy się spodziewać półpaśca? I jakie są objawy?
Oprócz odcinka piersiowego możemy mieć półpasiec w z odcinka szyjnego – 20% przypadków, ale też odcinka lędźwiowego w 11%, a także, czego wcześniej nie wiedziałem – nerwu trójdzielnego 15% przypadków. Ten ostatni jest najgroźniejszy, ponieważ dotyczy nerwu czaszkowego i daje zmiany nie tylko w obrębie skóry twarzy, ale też wewnątrz jamy ustnej – na podniebieniu, dziąsłach i w obrębie gałki ocznej.
Ale to jest przypadek, który raczej w gabinecie fizjoterapeutycznym nam się nie trafi – raczej ci pacjenci będą konsultować się z lekarzem okulistą. W przypadku nerwów czaszkowych może dojść do poważnych komplikacji, ze względu na bliskość ośrodkowego układu nerwowego – porażenie nerwu trójdzielnego, osłabienie siły mięśniowej, porażenie przepony, pęcherz neurogenny czy nawet zapalenie opon mózgowych.
W pierwszej fazie, która trwa do 48 godzin pacjent może mieć bóle głowy, ogólne złe samopoczucie i wrażliwość na światło oraz ból w danym dermatomie (obrazek z dermatomami znajdziesz poniżej). Później zaczynają rozwijać się zmiany skórne, które mogą być ranami, które będą się otwierać. W tym momencie pacjent może zarażać, do momentu, kiedy rany się zagoją. Półpasiec może trwać nawet 2 do 4 tygodni, jeśli trwa dłużej to mówimy już o przewlekłej formie.
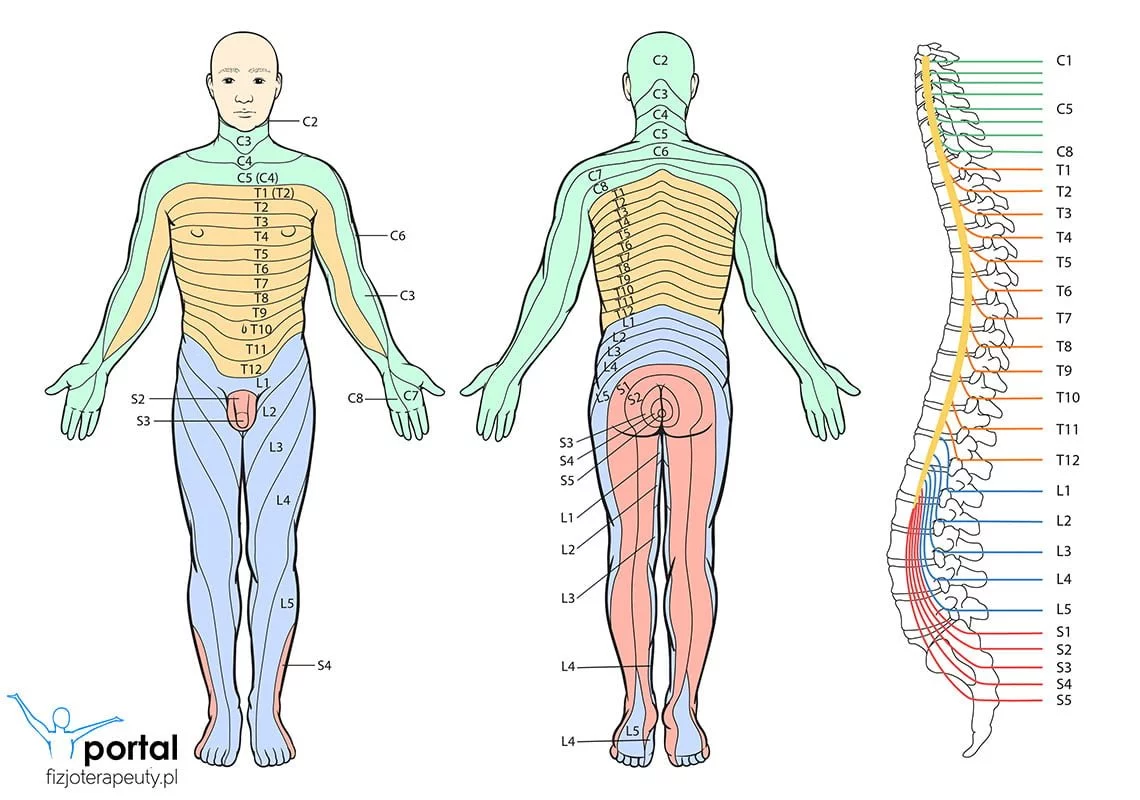
Ból jest na tyle intensywny, że zwykłe leki przeciwbólowe nie pomagają, najczęściej pomogą leki opioidowe. Potrzeba też leczenia przeciwwirusowego, które pomaga przyspieszyć proces leczenia.
Najbardziej charakterystyczne są zmiany skórne, ale często przed wystąpieniem półpaśca może występować inna infekcja, która doprowadziła do jego rozwinięcia. Gorączka, bóle głowy sugerują nam, że to nie tylko sam ból pleców. Dlatego tak ważne jest, żeby przeprowadzić pełen wywiad i dopytać o niedawne infekcje lub stres, a także przyjmowanie leków immunosupresyjnych.

Przypadek z mojego gabinetu:
A teraz przypadek ode mnie z gabinetu. Mój pacjent, który jest kilka tygodni po urazie kolana, z którym regularnie pracujemy, w zeszłym tygodniu zadzwonił do mnie, żeby skonsultować się z bólem barku i dużym bólem schodzącym wzdłuż bocznej części klatki piersiowej, do okolic nerek. Nie mógł spać w nocy, co 20 minut się budził, leki opioidowe nie bardzo pomagały, nie mógł znaleźć żadnej pozycji, która zmniejszałaby ból. Okazało się, że 3 dni wcześniej miał infekcję – grypę żołądkową i od razu po niej pojawił się ten ból. Identyfikował go z bólem barku, który znał już wcześniej, ale niepokojące było to, że szybko zaczął schodzić w dół i głęboki wdech powodował jeszcze większy ból.
Udał się na sor, ale tam jak usłyszeli o bólu w klatce piersiowej to powiedzieli, że musieliby sprawdzić czy to nie zator, więc odszedł z kwitkiem (swoją drogą niedobrze, ale to już inny temat).
Kiedy pojawił się u mnie w gabinecie to od razu zwróciłem uwagę na zmiany skórne w dolnej częsci bólu – w okolicach barku nie było za bardzo nic widać, ale poniżej, dolne żebra miały widoczne zmiany. Powiedział, że całą noc spał na macie akupresurowej pod tym bokiem, bo dzięki temu czuł się lepiej. Ale te zmiany miały jednak charakterystyczny układ – w miarę wzdłuż żeber, z przerwami pomiędzy.
Na wizycie udało mi się zmniejszyć ból – po prostu starałem się skrócić ten nerw i umożliwić mu trochę w cudzysłowie „odpoczynku” co dało całkiem dobre efekty – zgięcie boczne w przeciwną stronę dawało ból, w tą samą z przeciwną rotacją było pozytywne – dlatego spanie na tej macie pomagało – sama rotacja już, co potem sprawdziliśmy, była przyjemna, bezbolesna. Więc wystarczyło, żeby spał na jakimś wałku lub poduszce podłożonej pod tą stronę.
Kolejnego dnia trafił do lekarza, który potwierdził półpasiec i przepisała odpowiednie leki. Powoli całość wraca do normy, ale może jeszcze chwilę potrwać.
Jak widać – fizjoterapia może pomóc z bólem nerwu, zmniejszyć go, pomóc znaleźć pozycje, które będą bezbolesne. Dzięki temu łatwiej pacjentowi funkcjonować na co dzień.
Inny przypadek, który znam z opowieści znajomego fizjoterapeuty to półpasiec odcinka lędźwiowego – pacjent szukał pomocy u innych specjalistów, ale w końcu trafił do Łukasza. Ten jak zobaczył zmiany skórne w obrębie pośladka to od razu pomyślał o półpaścu, mimo że zmiany nie były zbyt charakterystycznie rozłożone, bo były to trzy skupiska w obrębie pośladka, a pacjent miał objawy jak ból pleców promieniujący do nogi.
I tutaj leczenie przeciwwirusowe pomogło.
Dlatego nie zawsze ból pleców to zwykły ból pleców – musimy pamiętać o tym, żeby oglądać daną okolicę ciała, bo inaczej możemy przeoczyć ważne zmiany na skórze, które mogą nam sugerować inne podłoże bólu.
Im więcej wiesz tym lepiej możesz pomóc. Czasem zdarza się, że inne choroby udają ból pleców. Może tak też być w przypadku chorób reumatoidalnych, ale to pomysł na inny odcinek – najlepiej z Karolem Szapelem.

